В книге Люси Уайт Фергюсон "Лечение миофасциальной боли" представлен интенсивный курс о роли миофасциальных триггерных точек в механизме . Боль в плечевом поясе в работе врача-невролога встречается почти так же часто, как и. Фергюсон, Р. Лечение миофасциальной боли. Трэвел и Симонс. Миофасциальные боли и дисфункции. Люси Уайт Фергюсон, Роберт Ирвин. Лечение миофасциальной боли. Лечение миофасциальной боли. Клиническое руководство, Люси Уайт Фергюсон, Роберт Гервин. В книге представлен интенсивный курс о роли .
По данным эпидемиологического исследования, проведенного в городской поликлинике г. Москвы, из 1. 30. По результатам изучения эпидемиологии болевых синдромов у взрослого населения России распространенность хронической боли в спине и шее составляет до 5. Традиционно считается, что большинство пациентов с острой болью в спине полностью выздоравливают . Однако в противовес мнению о хорошем прогнозе боли в спине, М. Van Korff с соавт. Психосоциальные факторы риска являются наиболее статистически значимыми и потенциально модифицируемыми факторами риска хронизации боли в спине.
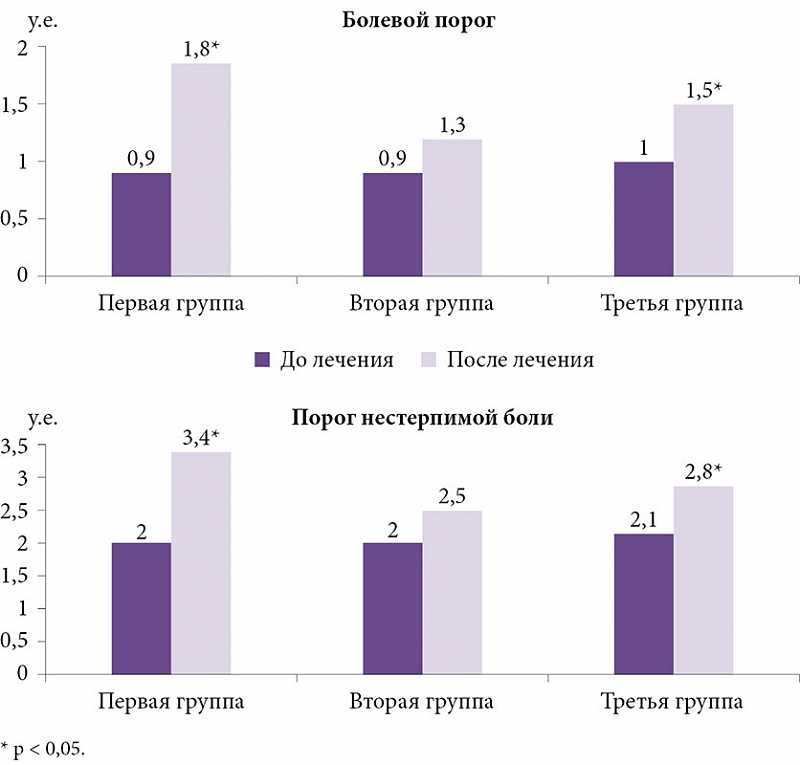
С миофасциальным болевым синдромом с учётом. Боль является фактором, лимити- рующим. Фергюсон Л.У. Лечение миофасциальной боли.
Миофасциальные боли обусловлены наличием в мышце активной триггерной. Клиническое руководство / Люси Уайт Фергюсон, Роберт Гервин; Пер.
Клиническое руководство» автора Люси Уайт Фергюсон, Роберт Гервин и другие. Мы бесплатно доставим книгу «Лечение миофасциальной боли. Лечение миофасциальной боли. Клиническое руководство. Мы также посвящаем эту книгу нашим супругам: Allen Ferguson и Brenda I. Наиболее частые жалобы: тугоподвижность и боль в пояснице. Точки напряжения»; Фергюсон Л, Гервин Р «Лечение миофасциальной боли.
Психологический «портрет» пациента, склонного к хронизации боли в спине – человек, страдающий депрессией, страшащийся боли или повреждения позвоночника, сконцентрированный на собственном состоянии и неспособный найти оптимальную (активную) стратегию преодоления боли. На основании различных патофизиологических механизмов выделяют ноцицептивную, невропатическую и психогенную боль. Ноцицептивная боль связана с активацией болевых рецепторов – ноцицепторов.
Она, как правило, острая, соответствует степени тканевого повреждения и длительности действия повреждающих факторов. Ноцицептивные болевые синдромы возникают в результате активации ноцицепторов при травме, воспалении, ишемии, чрезмерном растяжении тканей. Примерами являются боли при воспалении суставов позвоночника.
В случае вовлечения в патологический процесс костной или мышечной ткани возникает ощущение тупой, ноющей боли. Эта боль усиливается при движении, ослабевает в покое и обычно хорошо локализована. Боль, являющаяся прямым следствием заболевания или повреждения соматосенсорной системы, называется невропатической. Невропатическая боль в шее и спине обычно связана с поражением корешков при формировании грыжи межпозвоночного диска. Она может возникать при стенозе позвоночного канала, спондилолистезе, компрессии корешков спинномозговых нервов остеофитами и гипертрофированными фасеточными суставами. Психогенная боль в спине «в чистом виде» встречается редко. Она крайне трудна для диагностики, поскольку при наличии у пациента психических нарушений возможно и существование скелетно–мышечных и других неврологических расстройств, которые могут вызывать имеющуюся у больного симптоматику.
В том случае, когда наличие выраженной боли, вызывающей дистресс и отмечающейся почти постоянно на протяжение по меньшей мере 6 мес, не может быть адекватно объяснено физическими причинами или соматическим заболеванием, возможна постановка диагноза соматоформного болевого расстройства. Хроническая боль в спине может формироваться с участием всех трех патофизиологических механизмов: ноцицептивного, невропатического и психогенного.
Показано, что у пациентов с хронической болью в спине даже в отсутствие четких клинических признаков поражения корешков могут формироваться боли, формально соответствующие характеристикам невропатического болевого синдрома. Использование специального опросника для диагностики невропатической боли Paindetect и оценочной шкалы невропатических симптомов и признаков университета г. Лидс (LANSS) позволило выявить признаки невропатической боли у 3.
По данным Российского эпидемиологического исследования распространенности невропатической боли, в качестве основной причины развития невропатического болевого синдрома боли в поясничном отделе позвоночника выявлялись у 3. Кроме этого, по данным R.
Freynhagen с соавт. Наконец, при оценке характеристик болевого синдрома необходимо учитывать и психологические особенности пациентов, когда выбор разных характеристик боли (в том числе формально соответствующих невропатическому болевому синдрому), а также наличие распространенной болезненности при пальпации паравертебральной области может являться проявлением болевого поведения и отражать психогенные механизмы формирования боли. В свою очередь, у пациентов с психогенными болевыми синдромами, как правило, выявляются негрубые скелетно–мышечные нарушения, которые не могут объяснить степень выраженности болевых ощущений и психологического дистресса. При этом они могут служить как «субстратом» формирования психогенной боли и болевого поведения, так и следствием детренированности мышц, нагрузка на которые приводит к усилению болевых ощущений. Определение механизмов боли у конкретного больного позволяет выpабатывать патофизиологически обоснованную стpатегию лечения. В случае хронической боли в спине нужно стремиться максимально точно локализовать источник болевой импульсации, даже с применением при необходимости инвазивных методов (например, диагностических блокад) и обязательно учитывать роль психосоциальных факторов, оказывающих большое влияние на хронизацию боли в спине. В данной статье будут обсуждаться только основные причины скелетно–мышечной боли в спине: миофасциальный и мышечно–тонический синдромы и фибромиалгия.
Очень часто невозможно отличить боль, источником которой является сустав, от боли, обусловленной повреждением мышц или их сухожилий, связанных с суставом. Например, воспалительные изменения, затрагивающие сустав часто распространяются и на прилежащие к нему мягкие ткани, включая мышцы. Рас- пространенные болевые синдромы выявляются у 2.
Альгогенные вещества, такие как брадикинин, серотонин, простагландины, выделяющиеся при воспалении суставов, играют важную роль в формировании мышечной боли. Патология сустава может вызывать перегрузку мышц, которая приводит к формированию локальной мышечной боли. Боль в мышцах может быть локальной и распространенной. Состоянием, для которого характерна локальная боль в мышце, сопровождающаяся формированием отраженной боли, является миофасциальный болевой синдром (МФБС). К формированию распространенной боли в мышцах приводят системные заболевания соединительной ткани, полимиозит, фибромиалгия. Определенные трудности вызывает терминология, применяемая для описания состояния мышц, в случаях, когда они являются источниками боли. Киа Космос Руководство К Эксплуатации.
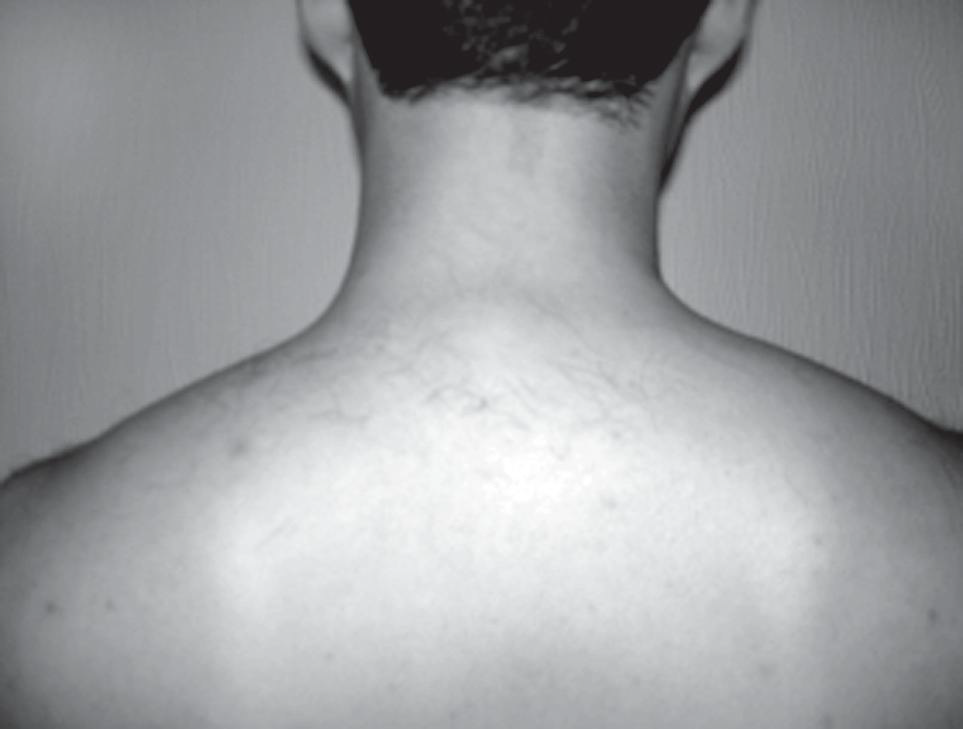
В руководстве для специалистов по боли, изданном Международной ассоциацией по изучению боли, отмечается, что термин «миофасциальная боль» может применяться как в широком значении, включающем все виды мышечной боли, так и в узком, когда облигатно выявление триггерных зон (ТЗ) в мышцах . Размер ТЗ составляет от 2 до 5 мм. Хотя при МФБС, как правило, неврологической симптоматики, свидетельствующей о поражении нервной системы, не выявляется, пациенты могут жаловаться на ощущение «онемения», «ползание мурашек», покалывание в зоне иррадиации боли. Для каждой ТЗ характерна своя строго определенная область отраженной боли и парестезий. При этом минимально необходимыми для диагностики ТЗ признаками является локальная болезненность в пределах пальпируемого тяжа в мышце и воспроизводимость спонтанной боли при его пальпации. Диагноз МФБС ставится на основе клинического обследования .
Russell, 2. 00. 8, с изменениями. Travell и D. G. Simons и наиболее стабильно воспроизводятся при исследовании мышц плечевого пояса (1.
Проблема диагностики МФБС состоит в том, что относительно большое количество мышц потенциально может принимать участие в развитие МФБС, и, соответственно, врач должен владеть методикой мануального исследования различных мышц. Затруднения связаны с различной конституцией пациентов, толщиной подкожной жировой клетчатки, глубиной залегания мышц. Особенно трудно доступны пальпации мышцы ног и ягодичной области (например, глубоко залегающая грушевидная мышца). Воспроизводимость диагноза МФБС при сравнении результатов обследования пациентов двумя независимыми обученными для диагностики МФБС специалистами остается низкой.
Архив
- Как Отказаться От Заключения Договора
- Megafon Login 2 Ms3a Прошивка
- Руководство По Ремонту Промышленных Оверлоков
- Электросчетчик Со Эа09 Инструкция
- Электроника Чн 02 Инструкция
- Шкатулка Пандоры Игра Виндовс 7
- Канал Футбол Торрент Украина
- Упражнения Жимфлекстором Видео
- Инструкция По Охране Труда По Правилам Поведения В Гараже
- Драйвера Для Телефона Samsung Gt-S5830I
- Всемирный День Охраны Труда В 2014 Году Презентация